コラム

-

-
多職種協働ケアマネジメントの推進に向けて-その1(全3回)-
- 2017年05月02日2017:05:02:06:16:04
-
- 川越雅弘
-
- 埼玉県立大学大学院 保健医療福祉学研究科 教授
■はじめに
国立社会保障・人口問題研究所の推計によると、団塊の世代が90代、団塊ジュニア世代が高齢期に入る2040年にかけて85歳以上の高齢者が急増し、総人口の約1割に達すると見込まれている。
85歳以上は、他の年齢層に比べ、医療や介護、生活支援に対するニーズが高い。また、入院や死亡に対するリスクも高い。様々な環境の変化の影響も受けやすく、状態変化も来しやすい。生活上の課題も多領域にわたるため、1つの職種だけでは課題が解決できないことも多い。こうした特性、特徴を有する超高齢者が、住み慣れた地域で、安全かつ安心な生活を送るためには、医療・介護・生活支援サービスを包括的に提供できる体制(=地域包括ケアシステム)の構築と、同システムを機能させるための「多職種協働」の推進が必須となる。
さて、効果的な多職種協働を実現するためには、その要となるケアマネジメントの質が重要となるが、①自立支援の考え方や具体的な展開方法が浸透していない、②アセスメント(予後予測を含む)に基づく課題認識が十分でない等、様々な問題点が指摘されており、その機能強化を図るため、多職種の視点を入れたケアマネジメント(=多職種協働ケアマネジメント)の推進が重要課題となっている。
さて、本稿の目的は、多職種協働ケアマネジメントの推進策に言及することにある。第1回目は、まず、多職種協働ケアマネジメントが求められる背景について整理したい。
■多職種協働ケアマネジメントが求められる背景
ここでは、多職種協働ケアマネジメントが求められる背景を、①超高齢者の医療・介護ニーズ、②サービスモデルの変化の視点から整理する。
1)超高齢者の医療・介護ニーズの視点から
年齢階級別人口を2010年と2040年で比較すると、0~14歳人口は1,684→1,073万人(減少率36%)、15~64歳人口は8,173→5,787万人(減少率29%)、65~74歳人口は1,529→1,645万人(増加率8%)、75~84歳人口は1,037→1,186万人(増加率14%)、85歳以上人口は383→1,037万人(増加率171%)となる。年少人口や生産年齢人口が年々減少する一方で、85歳以上人口は年々増加し、2040年には総人口の約1割を85歳以上が占めるといった超高齢社会が到来する。
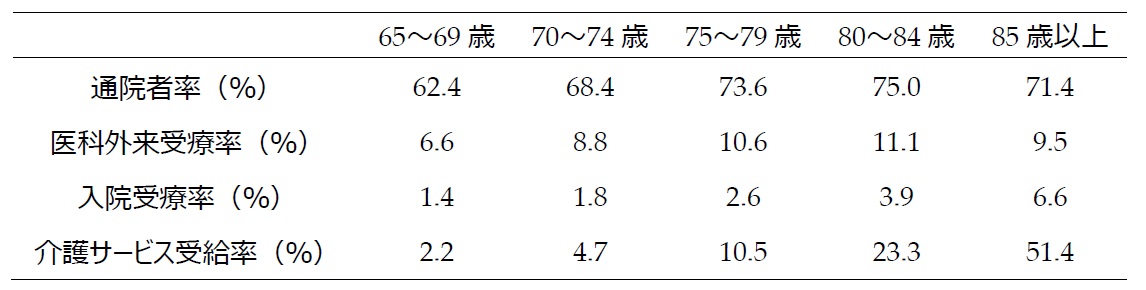
さて、85歳以上は、他の年齢階級に比べて、入院受療率、介護サービス受給率が高い(表1)。通院者率も7割を超えている。約7割が通院し、約7%が調査日に入院し、約5割が介護サービスを受給している。医療と介護に対するサービスニーズが高い85歳以上が急増するため、医療職と介護職の連携強化、ならびに両者が共通の目標(=生活課題の解決及び生活の質(QOL)の向上)に向かって協働することを促すためのケアマネジメントの実践が求められることとなる
表1. 高齢者の年齢階級による医療・介護ニーズの差異
(出所) 厚生労働省「平成25年国民生活基礎調査」、「平成26年患者調査」、「介護給付費実態調査月報(平成27年4月審査分)」、総務省「推計人口(平成27年4月確定値)」 より筆者作成
2)サービスモデルの変化の視点から
世界保健機関(WHO)は、WHO憲章の中で、「健康とは、完全な肉体的、精神的及び社会的福祉の状態であり、単に疾病または病弱の存在しないことではない(昭和26年官報掲載の翻訳)」と定義している。したがって、高齢者の医療・介護においては、単に、病気や症状がないだけでなく、「生活機能」が高い水準にあることが重要となる。
ここで、高齢者の障害の分類法の変遷を整理する。
高齢者の障害に関する分類法に関しては、1970年代よりWHOにて検討が開始され、1980年、①機能障害(impairment) ②能力障害(disability) ③社会的不利(handicap)の3レベルに分けて障害を総合的に捉えるという基本的視点に立ったWHO国際障害分類(International Classification of Impairment, Disability, and Handicaps:ICIDH)が発表された。この分類法は、当時、障害分野の問題への正しい理解を普及する上で大きな役割を果たしたが、①生活・人生の問題点を疾病(病気)の結果としてしか捉えていない、②「障害」というマイナス面だけに注目した分類となっている、③機能障害→能力障害→社会的不利という一方向的関係で捉えている、④障害に影響を及ぼす背景因子が考慮されていないなどの批判が高まり、1993年から改訂作業が正式に開始され、これら改訂作業を経て、2001年5月のWHO総会にて採択された新しい分類法が、国際生活機能分類(International Classification of Functioning, Disability and Health:以下、ICF)である。
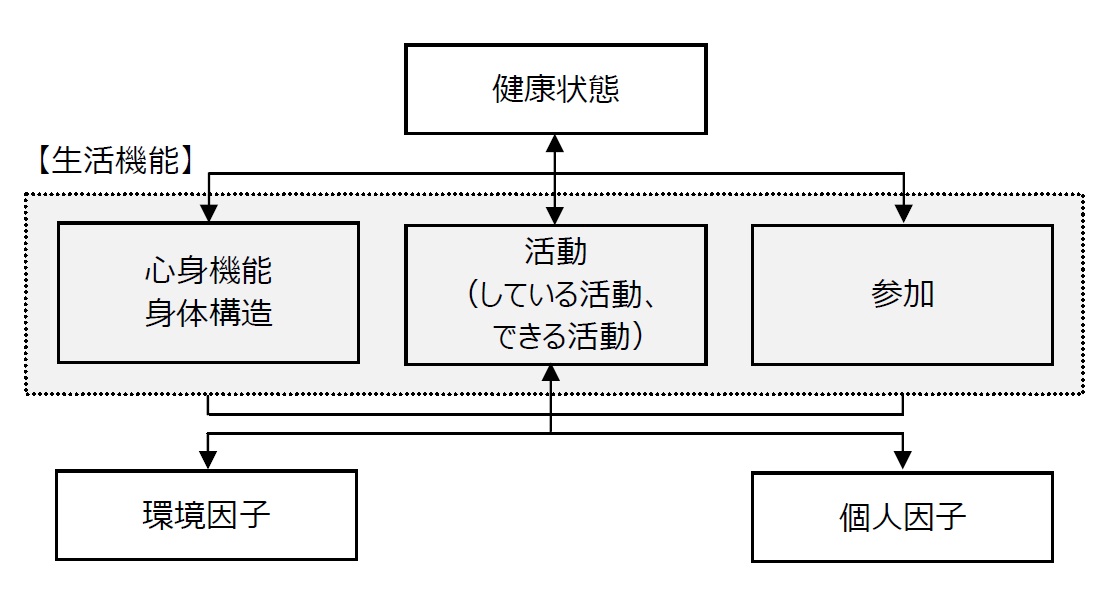
この分類の中心概念が、「心身機能・身体構造」、「活動」、「参加」の3つのレベルをすべて含んだ包括概念である「生活機能」である。ただし、「生活機能」には、「健康状態」、「環境因子」、「個人因子」が大きく関係するため、高齢者が抱えている生活障害を正しく理解し、適切に介入するためには、これら6要素を包括的に捉えておく必要がある(図1)。
ただし、各専門職の関心領域や得意とする分野は異なっている。現在、月数回、多職種事例検討会を開催しているが、その中で、看護師は主に健康状態や環境因子である家族に、理学療法士は心身機能・身体構造に、作業療法士は活動や参加に、ケア職は個人因子や参加に、ケアマネジャーは環境因子である家族に対する意識や関心が強いと感じている。逆に言えば、これら以外の要素に対する知識や意識は弱いのである(たとえば、理学療法士は、心身機能には強いが、健康状態や栄養状態の評価、服薬の影響などに関する知識は弱い印象を受けている)。
したがって、多領域に課題を有する超高齢者に適切に対応するためには、それぞれの専門職の得意分野、見立ての能力を関係者間で共有・総合化し、ICFの6要素を俯瞰して捉えた上で、ケアマネジメントやケア提供を展開する必要がある。
図1. ICFの生活機能モデル
(出所)WHO:国際生活機能分類-国際障害分類改訂版-、中央法規(2003)p.17を一部改変
■おわりに
本稿では、多職種協働ケアマネジメントが求められる背景について整理した。次回は、事例検討を通じて把握された、現行のケアマネジメント上の課題と多職種協働ケアマネジメントの有用性について言及したい。
---
川越雅弘(埼玉県立大学大学院保健医療福祉学研究科 教授)